Медицинский центр здорового позвоночника "Атлас-Эффект"
Работаем с 2012 года

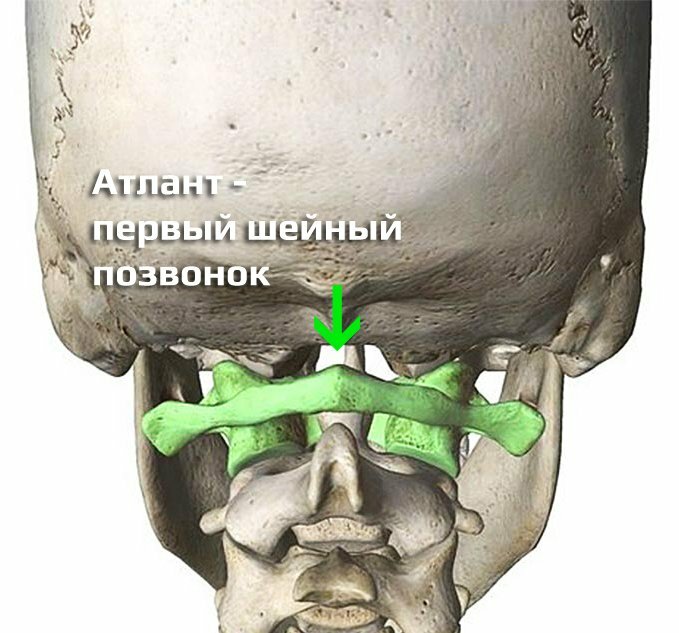
Мы производим коррекцию (правку) первого шейного позвонка Атланта по уникальной и безопасной технологии.
Эту методику начали успешно применять для лечения позвоночника еще в 1996 году и около 5 лет назад ее привезли в Россию.
С тех пор мы провели процедуру правки Атланта более, чем 15000 пациентам!
Наш Центр здорового позвоночника в цифрах и фактах:
|
лет помогаем людям
|
довольных
пациентов |
городов
приема |
гарантия
результата |
Видео о процедуре Атлас-Эффект:
Другие видео смотрите здесь...
Видео-отзывы о правке Атланта:
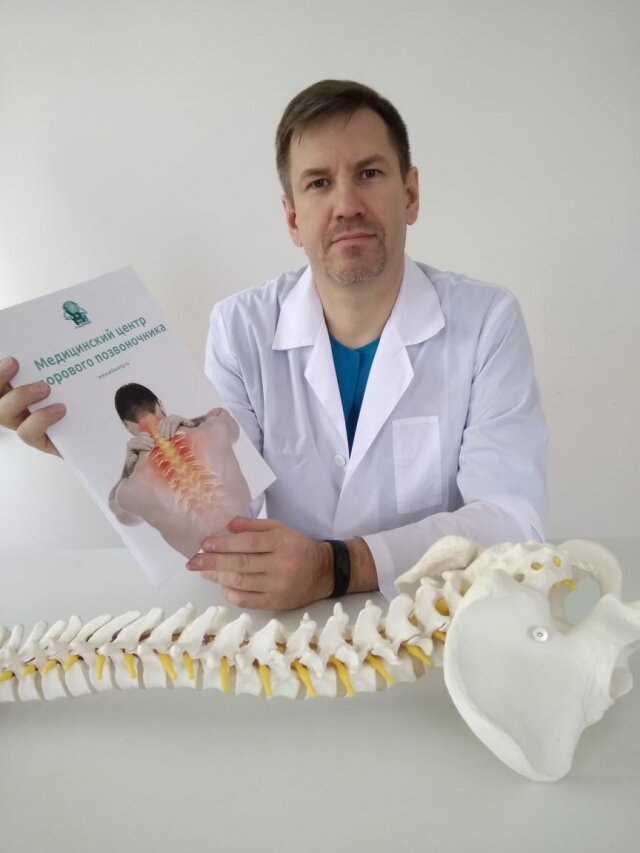
Наши специалисты:
Документы центра:
Наш центр изнутри:
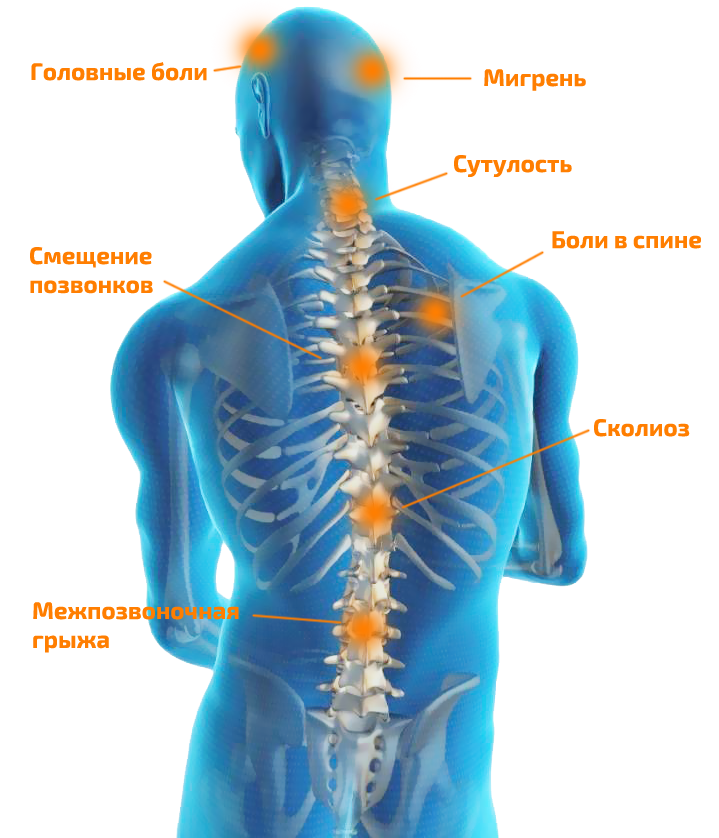
Статьи. Симптомы и проявления:
Поделитесь информацией!


 Свяжитесь с нами сейчас:
Свяжитесь с нами сейчас: